Opération de l’Hallux Valgus
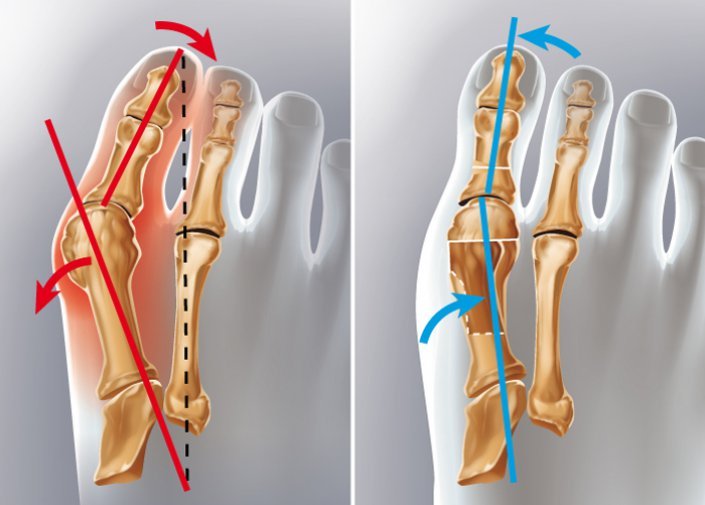
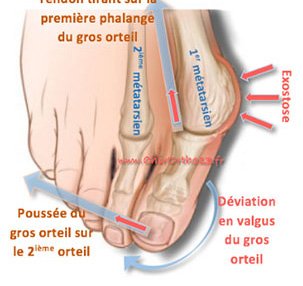
L’hallux valgus, communément appelé “oignon”, est une déformation douloureuse et inesthétique du gros orteil. Cette condition se manifeste par une bosse à la base du gros orteil, résultant d’une excroissance osseuse (exostose). Sans traitement, l’oignon peut s’aggraver, entraînant rougeurs et inflammations sur le côté du pied (bursite).
Cette déformation est due à une augmentation progressive de l’angle entre le premier métatarsien (os du pied) qui se dirige vers l’intérieur et le gros orteil (hallux) qui se tourne vers l’extérieur.
Facteurs Favorisant l’Apparition de l’Hallux Valgus
Plusieurs facteurs peuvent favoriser l’apparition de l’hallux valgus :
- Terrain familial : Une prédisposition génétique est souvent observée.
- Chaussures inadaptées :Le port de chaussures trop serrées ou à talons hauts est fréquemment incriminé
- Autres facteurs :Pied long, rétraction musculaire, anomalies du métatarse.
Quand Opérer un Hallux Valgus ?
La décision d’opérer un hallux valgus dépend de l’intensité des douleurs, de la gêne quotidienne et des difficultés à se chausser. L’importance de la déformation n’est pas toujours corrélée à la gêne ressentie. Certains hallux valgus très déformés peuvent être indolores et ne nécessitent pas d’intervention chirurgicale. Vous êtes le mieux placé pour évaluer l’impact de la gêne sur votre vie quotidienne et décider du moment opportun pour l’opération. Si la douleur s’étend aux autres orteils, il est recommandé de ne pas trop attendre avant de se faire opérer. En revanche, si la gêne est uniquement esthétique, l’opération est déconseillée car les risques peuvent dépasser les bénéfices.
Alternatives à la Chirurgie pour l’Hallux Valgus
Pour traiter l’hallux valgus sans recourir à la chirurgie, plusieurs options médicales peuvent être envisagées. Le port de semelles orthopédiques ou d’orthèses de protection peut aider à limiter les atteintes sur les autres orteils. Les antalgiques et les infiltrations peuvent également offrir un soulagement temporaire en cas de crise douloureuse. Cependant, seule la chirurgie permet de corriger efficacement la déformation et de soulager durablement les douleurs.
Préparation à l’Opération
Avant l’opération, des radiographies de l’avant-pied sont réalisées pour confirmer le diagnostic, mesurer la déformation, vérifier l’absence d’arthrose (hallux rigidus) et planifier la chirurgie. Le tabagisme augmente le risque de complications chirurgicales, il est donc crucial de commencer un sevrage tabagique 6 à 8 semaines avant l’intervention, avec l’aide d’un tabacologue si nécessaire.

Chirurgie Mini-Invasive ou Percutanée de l’Hallux Valgus
La chirurgie est généralement réalisée sous anesthésie locale, avec une sédation ou une courte anesthésie générale pour plus de confort. L’opération, souvent réalisée en ambulatoire, dure entre 15 et 30 minutes. La technique utilisée est dite mini-invasive ou percutanée, souvent appelée à tort “chirurgie au laser”. En réalité, elle est réalisée par de petites incisions de quelques millimètres, ne laissant pas de cicatrices visibles.
Une première incision mini-invasive est faite à la face interne du pied, au niveau du gros orteil. Le chirurgien commence par raboter la bosse osseuse avec une fraise miniaturisée pour faire disparaître l’oignon. Ensuite, l’os métatarsien est coupé (ostéotomie) et les fragments osseux sont déplacés pour corriger l’angulation et aligner l’orteil. Les os sont maintenus en position par un pansement spécial, sans nécessiter de matériel de fixation (vis, broche) sauf en cas de déformation importante ou de fragilité osseuse.
Des gestes complémentaires peuvent être nécessaires en fonction des déformations associées, comme les douleurs ou griffes des autres orteils, ou la bunionnette du cinquième orteil.
Suivi Podologique Pré et Post-Opératoire
Avant l’Opération (J - 15)
Un bilan podologique est réalisé pour :- Identifier les défauts d’appuis causés par l’hallux valgus.
- Détecter les défauts d’appui favorisant l’hallux valgus.
- Évaluer les douleurs existantes des membres inférieurs (genoux, dos, chevilles, pieds) et leur lien avec le positionnement du pied.
Après l’Opération (J + 15)
- Mise en place d’une orthoplastie de séparation pour maintenir un axe de correction efficace pendant la consolidation osseuse.
- Reprise de la marche sans éviter l’appui sur la zone opérée.
- Absence de compensations du membre inférieur lors de la marche.
- Absence de douleurs dans les zones à risque (genoux, chevilles, dos).
Suivi à Long Terme (J + 90)
Un bilan podologique et/ou une prise d’empreintes sont effectués pour :
- Confirmer l’amélioration mécanique de l’appui plantaire grâce à la chirurgie
- Si nécessaire, réaliser des semelles pour contrôler les facteurs posturaux favorisant l’hallux valgus.
- Si nécessaire, concevoir des semelles pour les activités sportives et/ou professionnelles sollicitant excessivement la première articulation métatarso-phalangienne.
Complications Possibles de la Chirurgie de l’Hallux Valgus
Les risques et complications de l’opération sont rares mais possibles. Ils sont augmentés en présence de problèmes de santé préexistants (cardiaques, troubles de la coagulation, diabète) et de tabagisme actif. Il est recommandé d’arrêter de fumer avant l’opération.
Complications Communes
- Hématome : Se résorbe généralement seul, mais peut nécessiter une évacuation chirurgicale.
- Phlébite : Formation d’un caillot dans les veines des jambes, pouvant entraîner une embolie pulmonaire. Un traitement anticoagulant est nécessaire.
- Infection : Très rare, peut nécessiter une nouvelle intervention et des antibiotiques.
- Irritation des nerfs : Peut causer des troubles de la sensibilité des orteils, généralement temporaires.
Complications Spécifiques
- Récidive de la déformation : Rare mais possible, nécessitant parfois une chirurgie de reprise.
- Arthrose ou nécrose : Peut survenir dans l’année suivant la chirurgie.
- Retard de consolidation ou pseudarthrose : L’os peut tarder à consolider ou ne pas consolider du tout.
- Œdème post-opératoire : Gonflement de l’avant-pied, persistant de quelques semaines à quelques mois.
Gestion de la Douleur et Rééducation
- Douleurs post-opératoires : Peuvent apparaître après le premier pansement, souvent liées à la reprise des activités.
- Réactions inflammatoires : Rarement, des douleurs persistantes peuvent survenir, parfois dues à une algodystrophie.
Des anomalies associées du médio ou de l’arrière-pied peuvent nécessiter le port de semelles orthopédiques sur mesure après le deuxième mois post-opératoire.
Votre chirurgien vous fournira toutes les explications nécessaires et discutera avec vous des avantages, des inconvénients et des risques de l’intervention. Une bonne communication avec votre chirurgien et votre anesthésiste permet de minimiser les risques et de savoir comment réagir en cas de complication.

